整形外科
整形外科手術のご案内
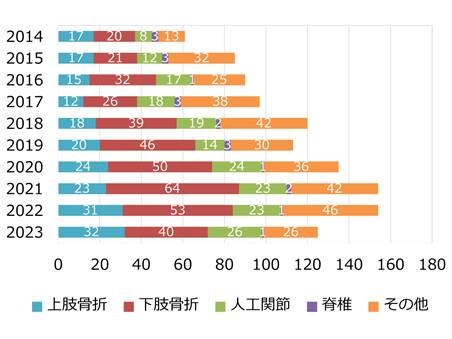
当院で可能な手術の例は以下の通りです。
- 股関節、膝関節の人工関節手術
- 腰部脊柱管狭窄症の除圧、固定術
- 各部骨折の固定手術
- 整形外科で手術を受けられる患者さんへ
股関節、膝関節の人工関節手術について
手術の目的
人工関節手術が対象となる疾患の大半は変形性関節症です。変形性関節症の多くは加齢性変化によって関節軟骨の減少、関節の変形や腫脹、関節可動範囲の縮小を生じていき、ほとんどが痛みを伴います。進行すると、痛みや異常歩行のため動くことが億劫になり、周囲の筋力はますます低下し、誰かの介助なしでは生活が成り立たなくなっていきます。人工関節手術では疼痛軽減と変形矯正が目的となり、筋力の低下や体力の衰えは改善できません。ですから、日常生活に大きな支障をきたす前に、手術を受けられることをお勧めします。
高齢だから手術を遠慮するという考えの方は多くいらっしゃいます。しかし、日本は人口比における高齢者割合が世界一の超高齢化社会です。高齢化の問題点はいくつもありますが、ここでは医療費の増大と介護者の不足を挙げます。その対策の一つとして、高齢者は今後、少しでも長く、自立した生活を期待されています。運動機能の低下を緩やかとし、他の疾病を予防するため、「もう年やから手術はいいわ」ではなく、ご自身の現在の状態と今後どうなっていくか、どうなっていきたいかを考え、その上で「手術を受ける、受けない、まだ受けない」などと選択して頂ければと思います。
また、手術以外の治療法としては薬物療法、運動療法があります。これらが功を奏して手術を回避できる場合もありますし、人工関節手術と合わせることでより良い経過が得られますので、ご相談下さい。
感染の対策
手術はクリーンルームと呼ばれる清潔区域で行っていまして、感染症対策は特に配慮しています。それ以外にも各ガイドラインや文献等に準拠した消毒法、抗生物質の投与、術後処置などを行い、対策に励んでいます。

痛みの対策
術後の痛みついてはご不安な方も多いかと思います。当院では対策として、学術的根拠があるカクテル注射法を採用しています。これは局所麻酔薬や消炎鎮痛剤などの注射薬剤を手術創内へ術中に注射するものです。調剤は院内薬局のクリーンベンチ内(ISOクラス5)で清潔に、手術中に行われています。これにより、術後の疼痛時の鎮痛剤使用は激減しています。さらに定期的な鎮痛剤の内服とアイシング(膝のみ)により、個人差はありますが、疼痛対策の効果を得ています。
進入法の目的
股関節の術式は外側進入法を採用しています。歩行時に骨盤を水平に保つ中殿筋と呼ばれる筋肉を切開する術式のため、その筋力が低下することがデメリットとなります(変形性股関節症の患者様は術前より中殿筋筋力が低下している方が多いです)が、直視で広範囲を確認できますので、人工関節の母床作りとその設置は安全正確に行いやすいことがメリットです。ただ、どのような進入法を用いましても人工股関節の合併症に脱臼があります。これは術式や人工関節のデザインだけの問題ではなく、設置位置、靱帯や筋緊張のバランス、腰椎や骨盤の傾きなどの問題が単独あるいは複数重なって起こるものです。結果的に避けられない場合はありますが、予防として不良肢位を取らない、しゃがまないなど、患者様側にも御協力を頂かねばなりません。
膝関節は膝蓋骨内側進入法を採用しています。従来通りの進入法で、大腿四頭筋を切開するため大腿四頭筋の筋力が低下することがデメリットとなります(変形性膝関節症の患者様は術前より大腿四頭筋筋力が低下している方が多いです)が、直視で広範囲を確認できますので、人工関節の母床作りとその設置は安全正確に行いやすいことがメリットです。また、ナビゲーションシステムを併用していまして、より術前計画通りに人工関節の設置を行えるようになっています。
また、出血量がある程度予想される手術の場合(特に股関節)は、手術の2~4週間前にご自身が使用するための献血(貯血といいます)を行います。
当院での人工膝、股関節手術治療の特徴
近年、人工関節手術は様々な工夫(低侵襲化が代表的)をすることで早期退院を目指し、多くの患者様を手術していく風潮があります。その中には痛みの管理やリハビリが不十分なまま退院となることもあるようです。当院の特徴は、入院でのリハビリ期間を長く設けていまして、日祝日もリハビリを行っています。ですから患者様それぞれのペースに合わせてじっくりリハビリして頂けます。もちろん経過が良好であれば、早期に退院することも可能ですので、術後の様子を見て、ご希望を伺いながら判断していきます。
腰部脊柱管狭窄症の除圧、固定術
手術の目的
腰部脊柱管狭窄症とは脊柱管を構成する骨、靱帯、椎間板が機械的負荷を長期間受けることによって次第に、変形、摩耗、肥厚し、そこを通過する硬膜管が押しつぶされていく疾患です。硬膜管の中には下肢や会陰部に向かう神経が通っているので、神経の支配領域に痛みやしびれ、筋力低下、歩行障害を生じます。投薬とリハビリで軽快する場合もありますし、手術でしか改善が見込めない場合もあります。手術でできることは狭窄した脊柱管を開放、つまり突出した骨や椎間板、肥厚した靱帯を切除して、押しつぶされた硬膜管を広げることです。これを除圧術といいます。長い年月をかけて進行した脊柱管狭窄症は、神経の細胞にも変性を生じているため、圧迫から解放されても、神経細胞の変性によるしびれなどの症状は残りやすいです。逆を言えば、圧迫されていたことによるしびれや疼痛、歩行障害などの症状は改善します。
感染の対策
手術はクリーンルームと呼ばれる清潔区域で行っていまして、感染症対策は特に配慮しています。それ以外にも各ガイドラインや文献等に準拠した消毒法、抗生物質の投与、術後処置などを行い、対策に励んでいます。
痛みの対策
術後の痛みついてはご不安な方も多いかと思います。当院では対策として、学術的根拠があるカクテル注射法を採用しています。これは局所麻酔薬や消炎鎮痛剤などの注射薬剤を手術創内へ術中に注射するものです。調剤は院内薬局のクリーンベンチ内(ISOクラス5)で清潔に、手術中に行われています。これにより、術後の疼痛時の鎮痛剤使用は激減しています。さらに、術後も鎮痛麻酔薬の点滴をしたり、定期的な鎮痛剤の内服により、個人差はありますが、疼痛対策の効果を得ています。
進入法の目的
術式は背中を真ん中で切開し、視野を十分に確保する従来のものを採用しています。出血が多かったり、理論的には感染率が上昇することがデメリットですが、視野が広いこと、目的を遂げやすいこと、トラブルに対処しやすいことがメリットです。当院の手術例ではすべて除圧は行います。そして、椎間関節の変性、腰椎すべり症、側弯などを認める場合は、スクリューを用いた固定術を併用します。術時間が長くなり、出血量が増えることが予想される場合は、手術の2~4週間前にご自身が使用するための献血(貯血といいます)を行います。
当院での腰部脊柱管狭窄症手術治療の特徴
近年、症例によっては除圧術を行わずに固定術のみを行うことで、良好な成績が得られるとの報告があります。また小切開の内視鏡下手術での除圧で良好な成績が得られた報告は多数あります。これらは、術式はもちろんのこと、その適応を見極める高い専門性が必要で、見誤ると再度手術が必要となる場合もあり、当院では行うことができません。当院では手術時間が長くなったとしてもできるだけ1回の手術で完了する、すなわちやり残すことがないようにするために、前述のような術式を行っています。また、前述の低侵襲手術は早期退院が目標の1つであり、メリットの1つと考えられていますが、中には痛みの管理やリハビリが不十分なまま退院となることもあるようです。当院の特徴は、入院でのリハビリ期間を長く設けていまして、日祝日もリハビリを行っています。ですから患者様それぞれのペースに合わせてじっくりリハビリして頂けます。もちろん経過が良好であれば、早期に退院することも可能ですので、術後の様子を見て、ご希望を伺いながら判断していきます。
担当医師紹介

野上 雅史(整形外科部長)
- 日本整形外科学会専門医
- 日本整形外科学会認定運動器リハビリテーション医
- 日本整形外科学会認定脊椎脊髄病医

東 勇哉(整形外科医長)

西村 秀樹(リハビリテーション科医長)
- 日本整形外科学会専門医
- 日本リウマチ学会リウマチ専門医
- 日本整形外科学会認定リウマチ医
- 日本骨粗鬆症学会認定医